Menu

Faites l’expérience de porter 30 kilos aujourd’hui et songez à votre force, à ce qu’elle pourra devenir une fois ce poids perdu.
Traiter définitivement le poids va tout changer. Ne procrastinez pas sur votre santé, c’est une déroute périlleuse.
L’opération est efficace et durable, c’est d’ailleurs pourquoi elle est remboursée par les organismes de Santé. Réalisée dans un centre spécialisé, le risque est au plus bas, du même ordre qu’une opération de la vésicule.
Je vais vous aider, avec mon équipe, à faire de votre chirurgie un investissement sûr pour votre avenir.
Informez-vous, ne doutez pas de vous. Vous avez tout à gagner.
Bonne lecture!




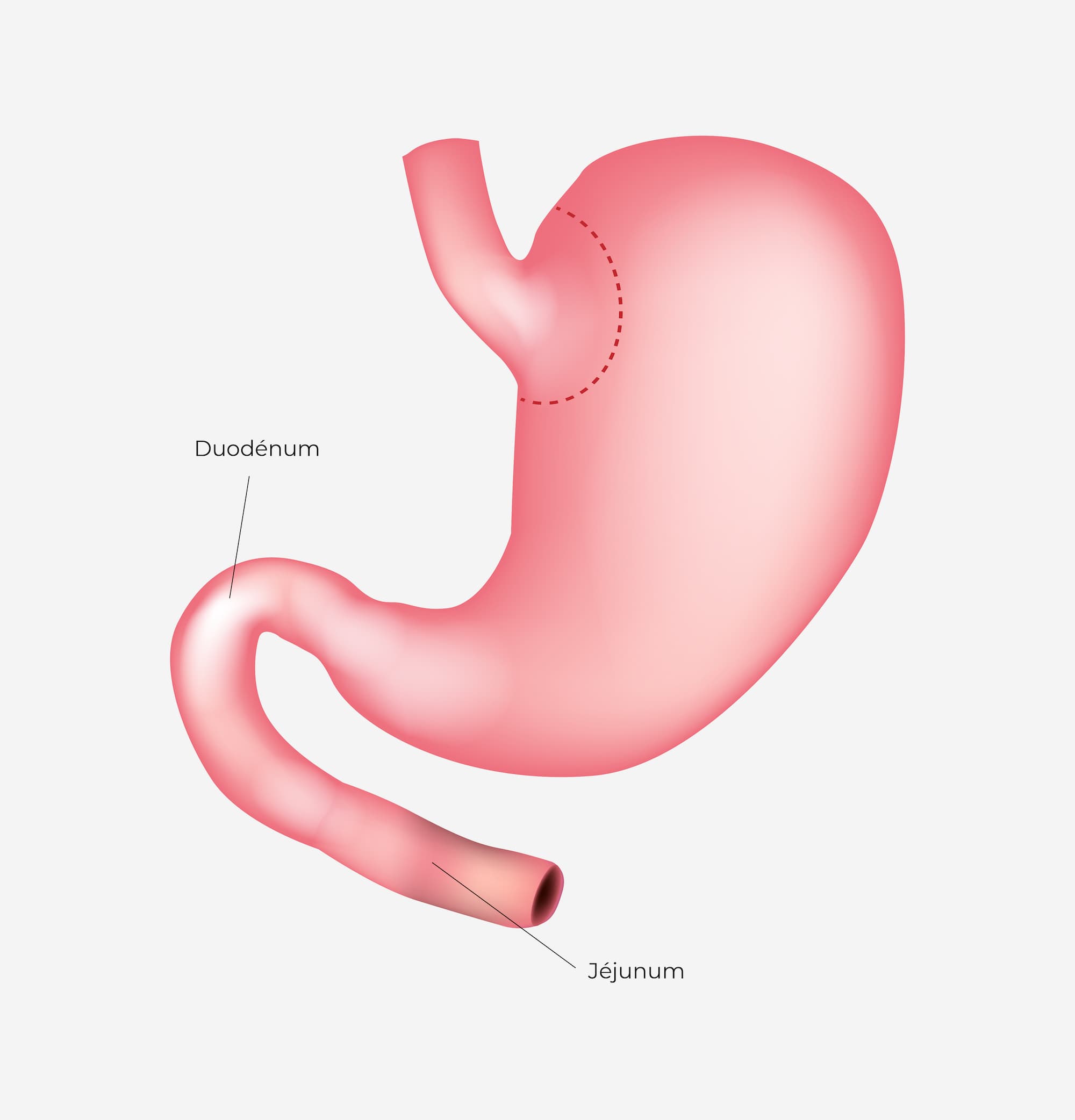
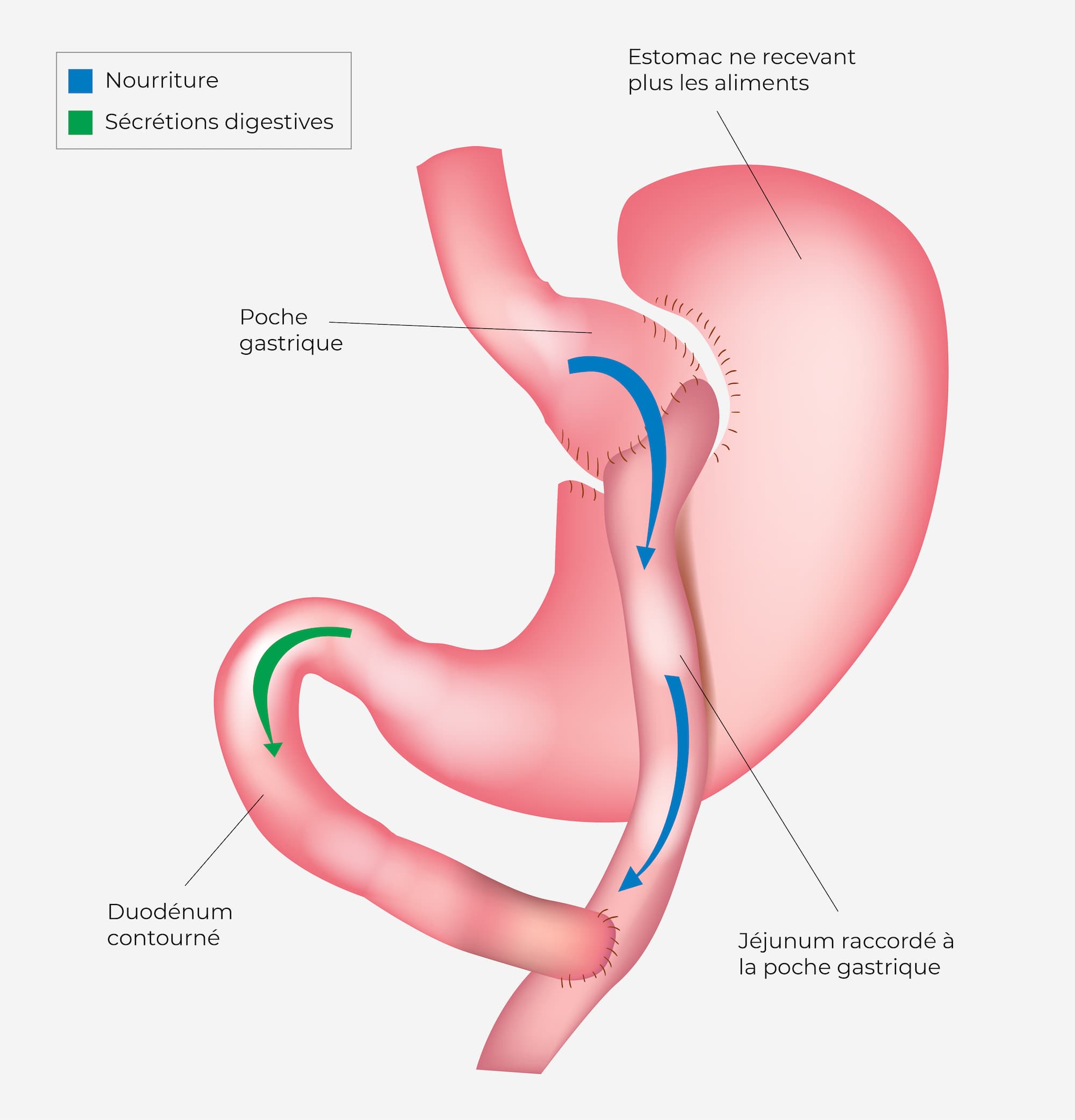
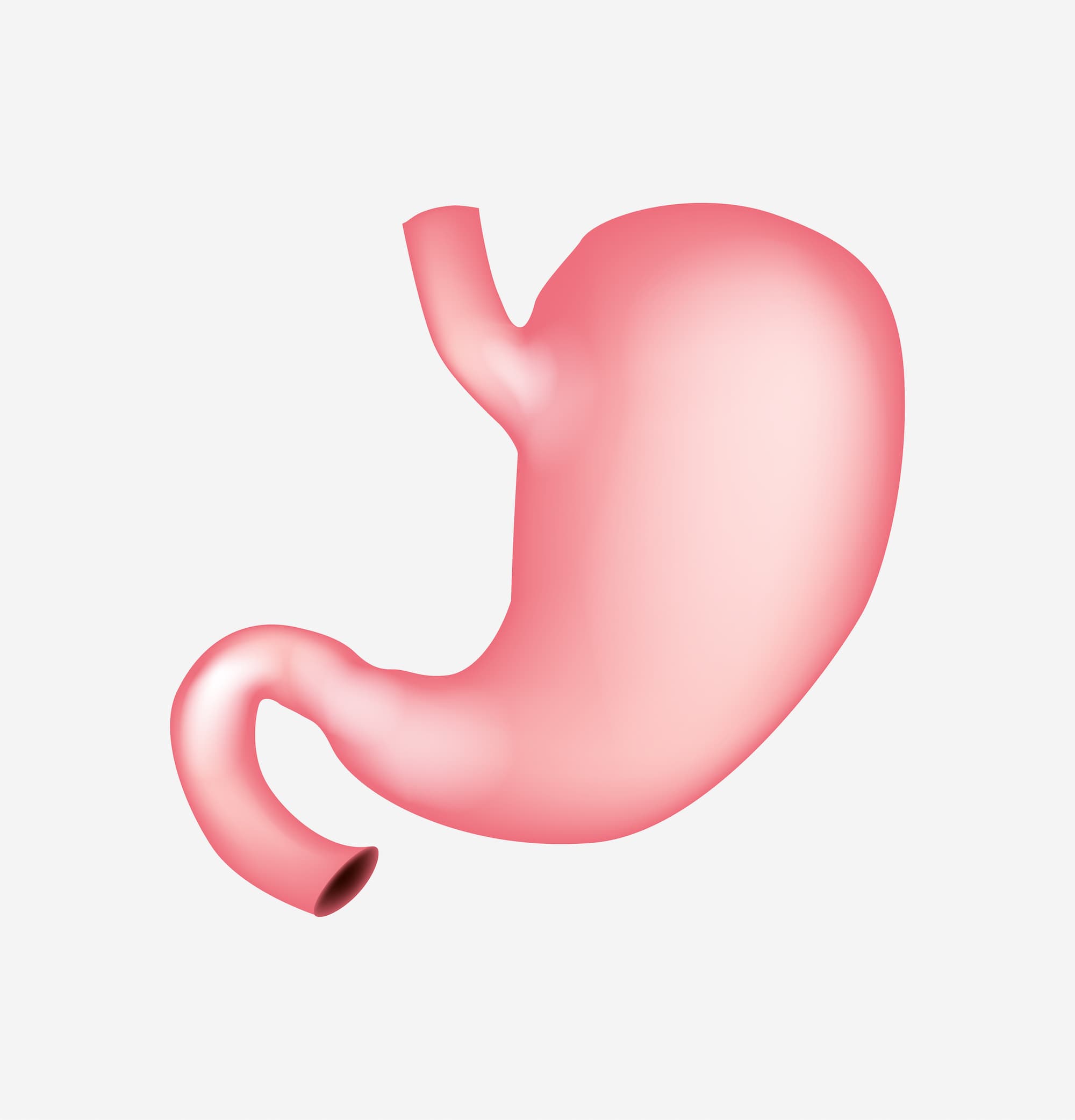
l’estomac est diminué de taille et un court-circuit est réalisé avec les intestins de sorte à diminuer l’absorption des graisses par le corps.
Durée d’action : à vie
Chirurgie réversible : oui
Perte de poids : 35-40 kg en moyenne
Indication conseillée : Profil alimentaire grignoteur ( gras et/ou sucré) avec reflux
Prise de vitamines : Conseillée à vie – 1x/jour
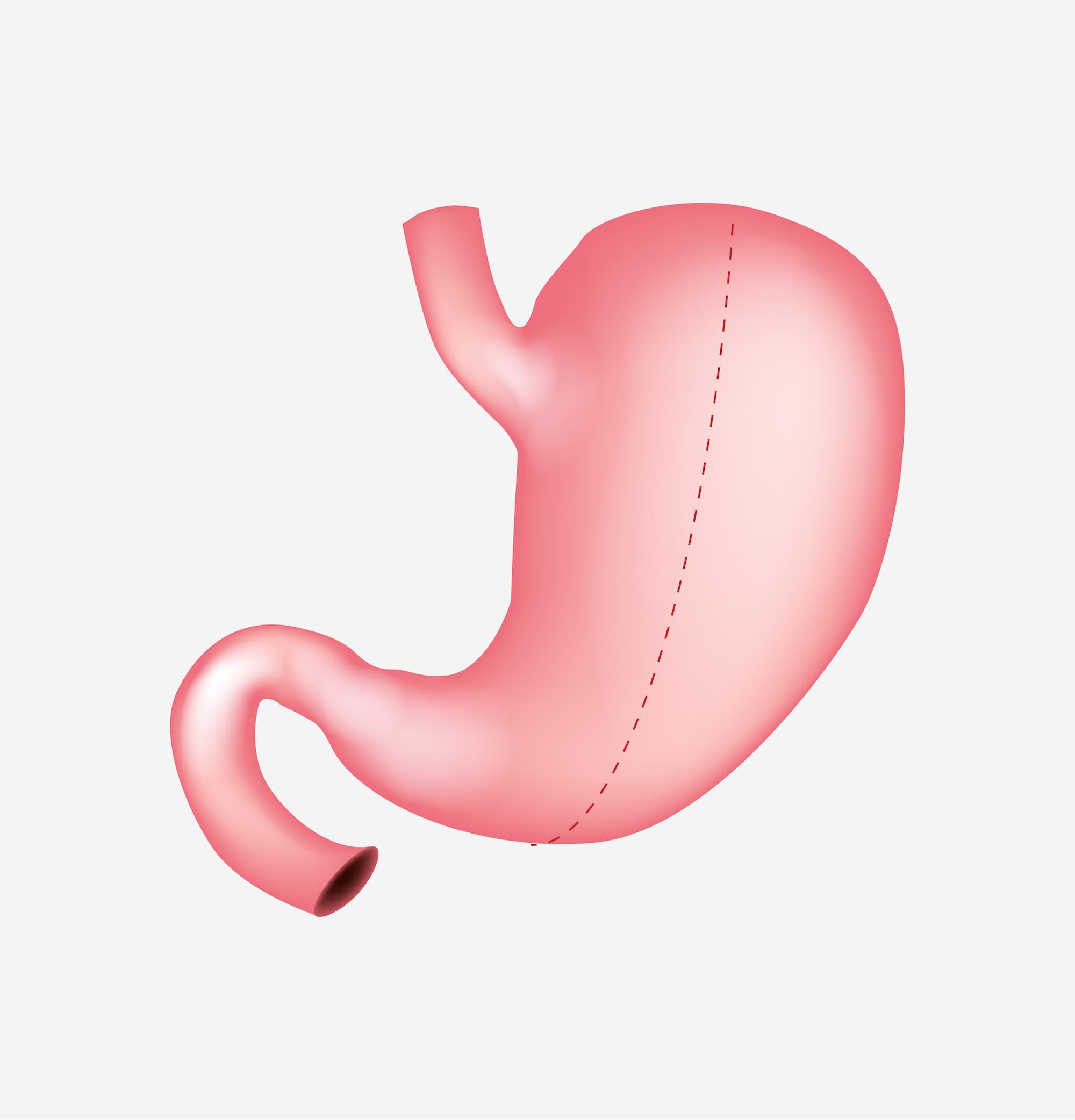
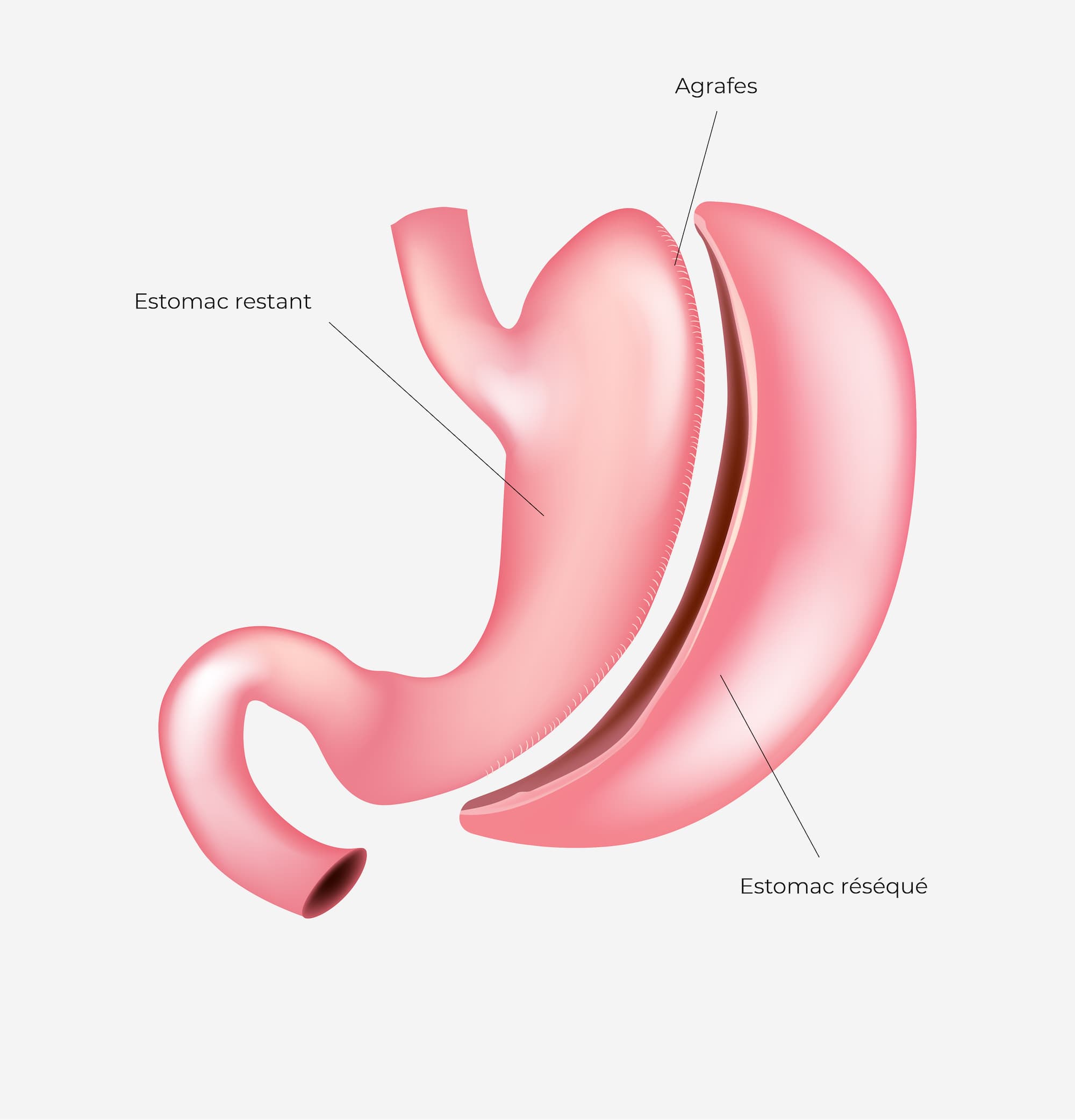
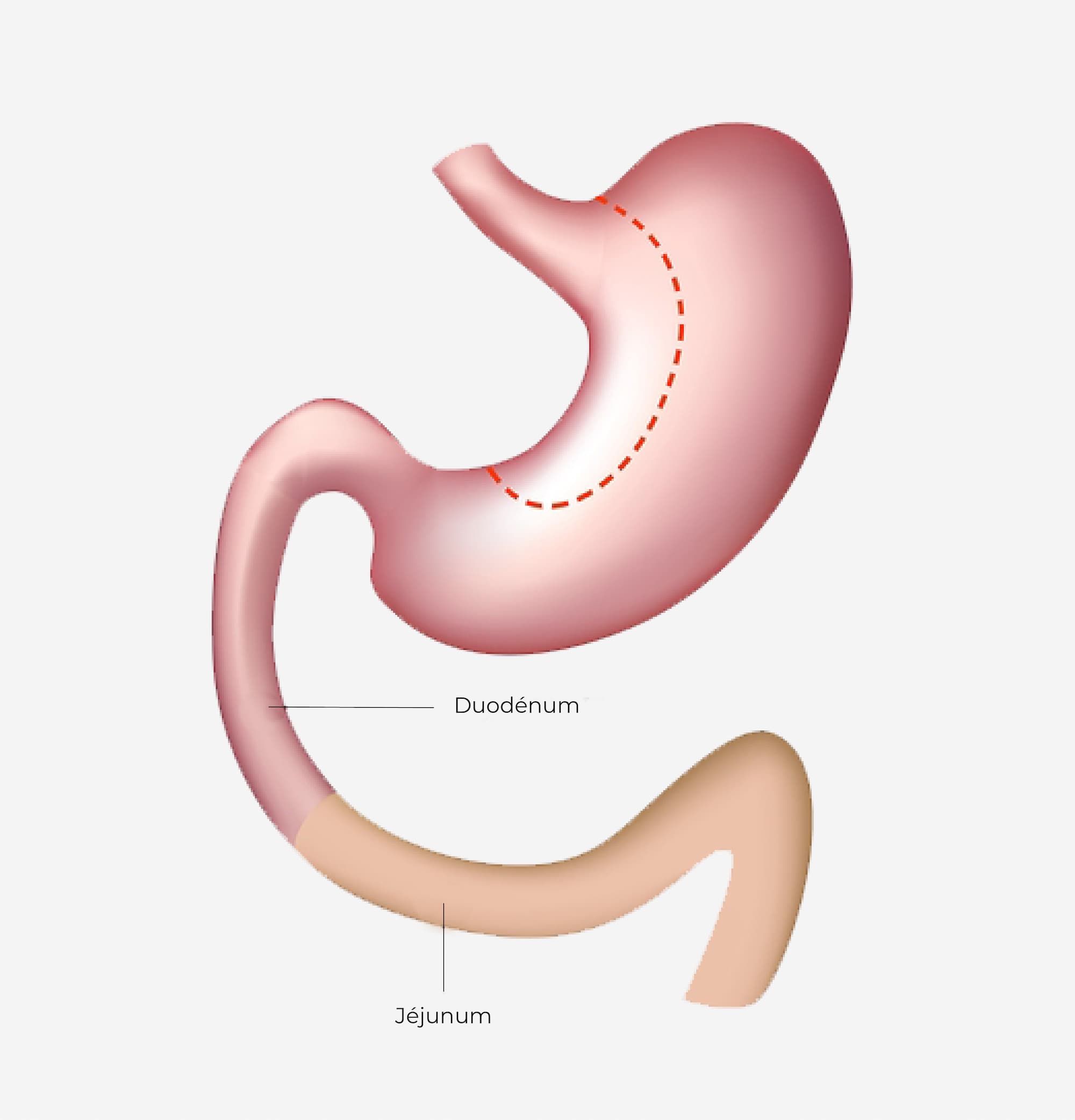
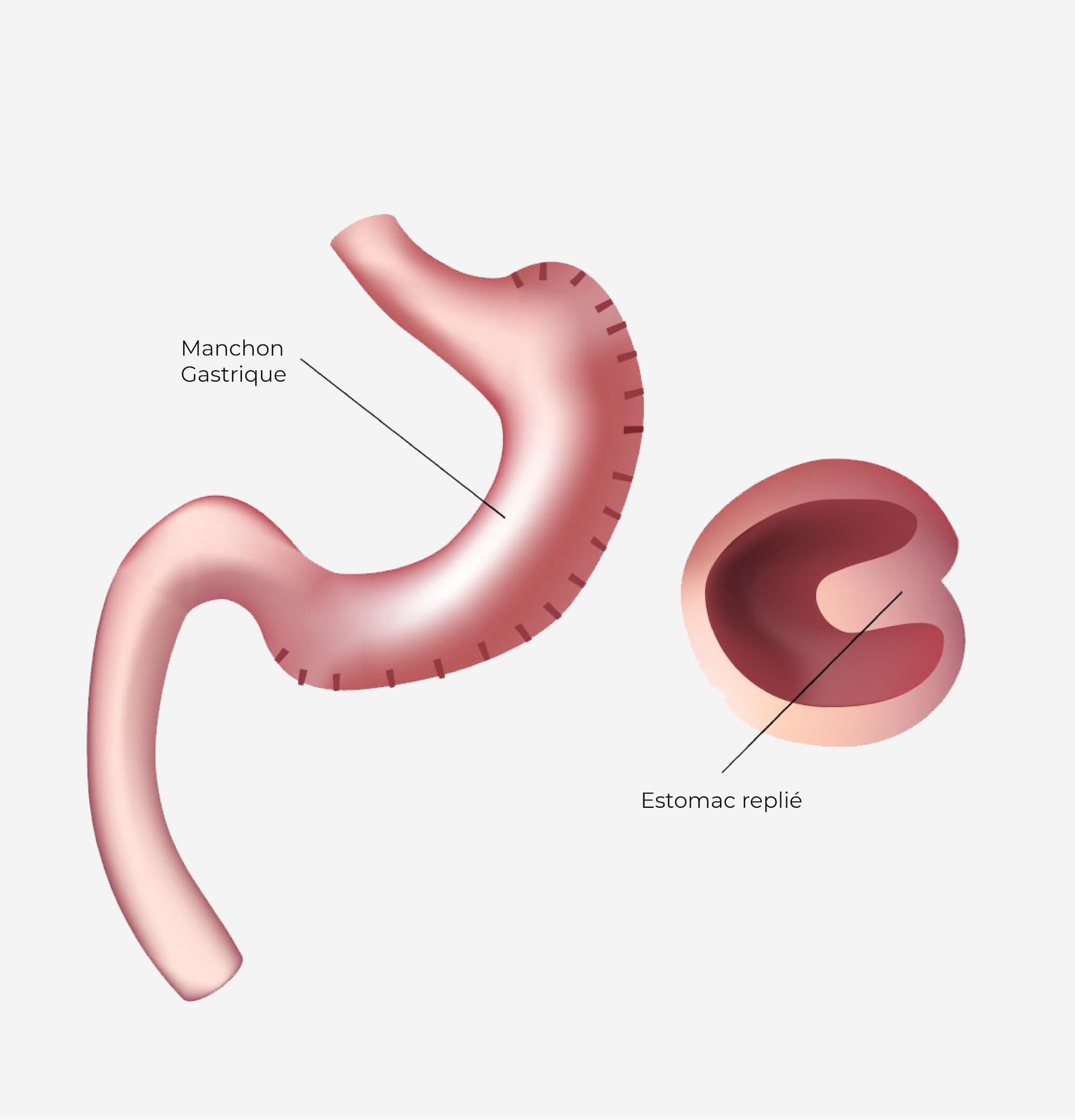
2/3 de l’estomac est coupé et enlevé du ventre de sorte à ne laisser qu’un estomac en forme de tube.
Durée d’action : à vie
Chirurgie réversible : non
Perte de poids : 30 kg en moyenne
Indication conseillée : Gros mangeur sans reflux, qui sait contrôler les grignotages. Profil non sucré.

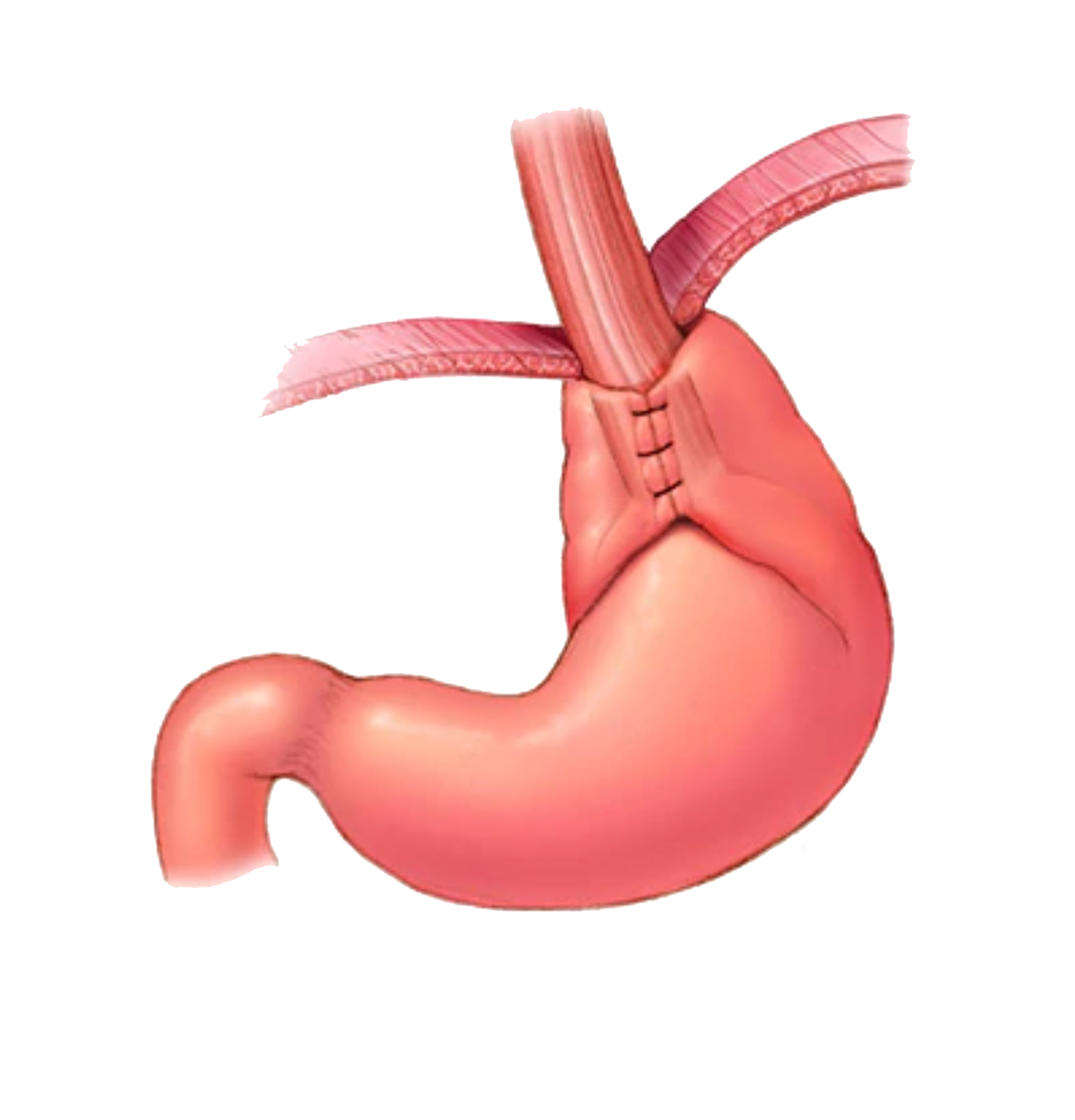
Le Nissen-Sleeve est une technique récente mise au point par l’équipe du CHU de Montpellier, dont le Professeur David Nocca, afin d’offrir aux patients une alternative aux standards reconnus. Cette chirurgie permet d’effectuer une procédure de type ‘sleeve’ à un patient présentant du reflux.
Elle consiste à utiliser la partie haute du tube d’estomac qu’est la sleeve, pour l’enrouler en noeud de cravate autour de l’oesophage afin d’éviter les remontées acides désagréables. Les résultats des premières études, publiées en 2016, sont concluants tant en terme de perte de poids que de reflux.
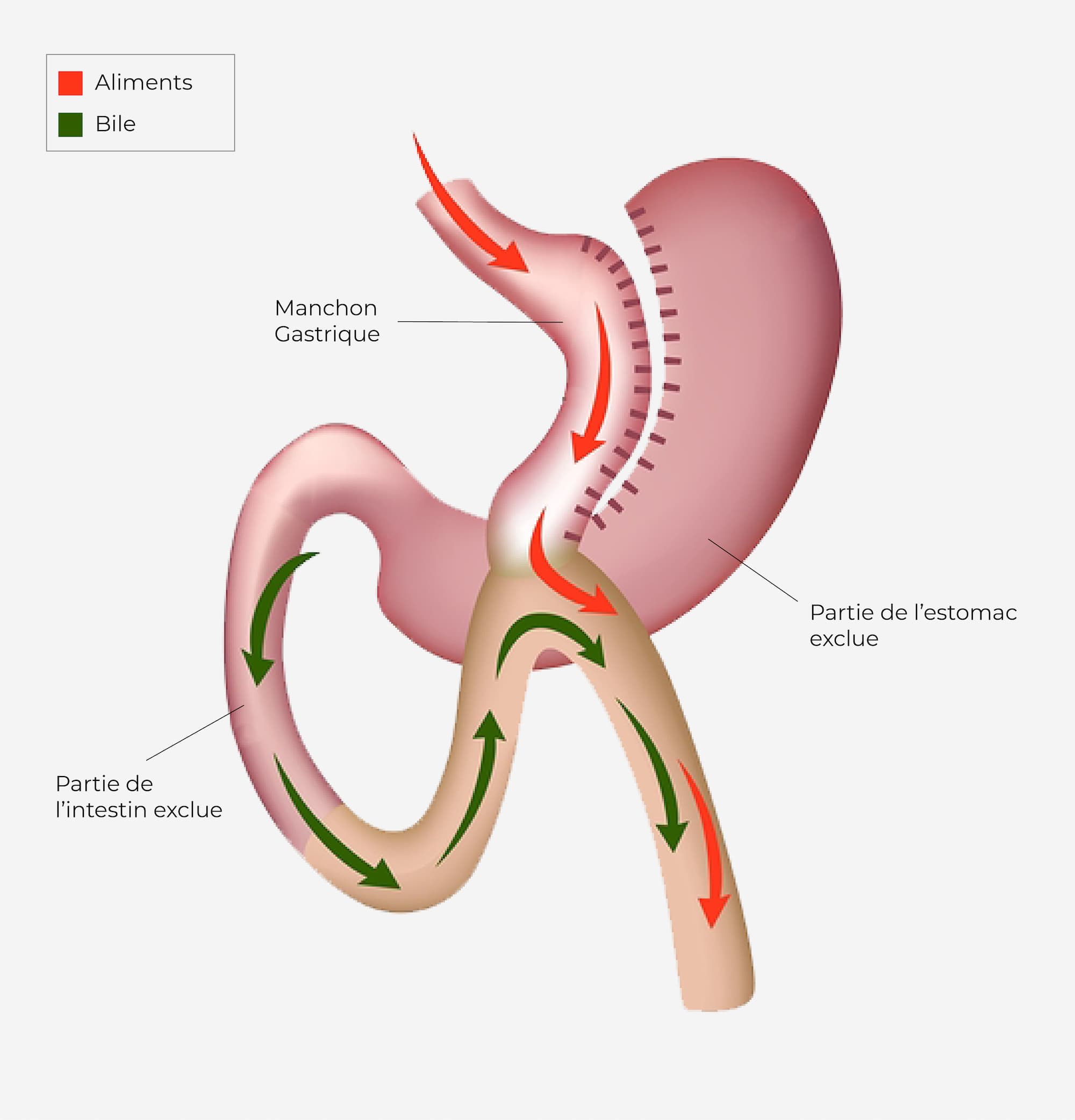
Comme dans le bypass, l’estomac est diminué de taille et un court-circuit est réalisé avec les intestins pour diminuer l’absorption des graisses par le corps. La chirurgie du minibypass est de durée plus courte (1h) car elle ne nécessite qu’une suture, au lieu de deux dans le bypass classique.
Durée d’action : à vie
Chirurgie réversible : oui
Perte de poids : 35-40 kg en moyenne (80% de l’excès de poids)
Indication conseillée : Profil alimentaire grignoteur ( gras et/ou sucré) sans reflux

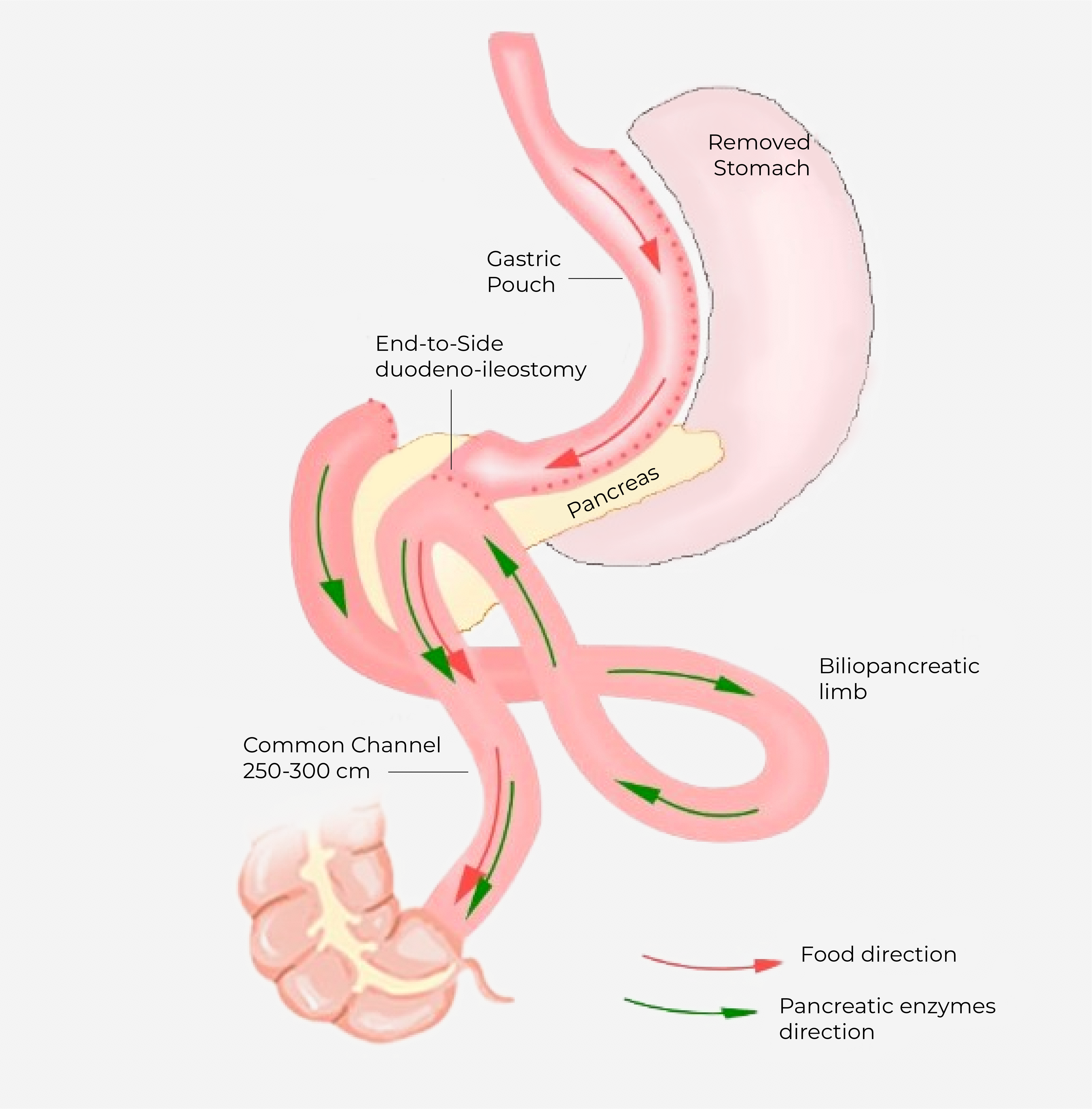
Le SADI est une opération qui combine à la fois la sleeve et le by-pass gastrique.
Dans un premier temps, une sleeve est réalisée: l’estomac est diminué de taille pour atteindre le volume de celui d’un jeune adolescent. Ceci permet d’ améliorer la sensation de plénitude et de réduire la faim par des effets hormonaux.
Dans un deuxième temps, le circuit alimentaire est modifié. Le nouvel estomac, en forme de tube, est abouché à la partie inférieure du petit intestin. Ceci permet aux aliments gras d’être éliminés directement dans les selles.
Cette procédure est généralement réalisée dans deux situations: – Une reprise de poids après simple sleeve
– Un IMC élevé avec diabète de type 2
La prise de vitamines est quotidienne, à vie.
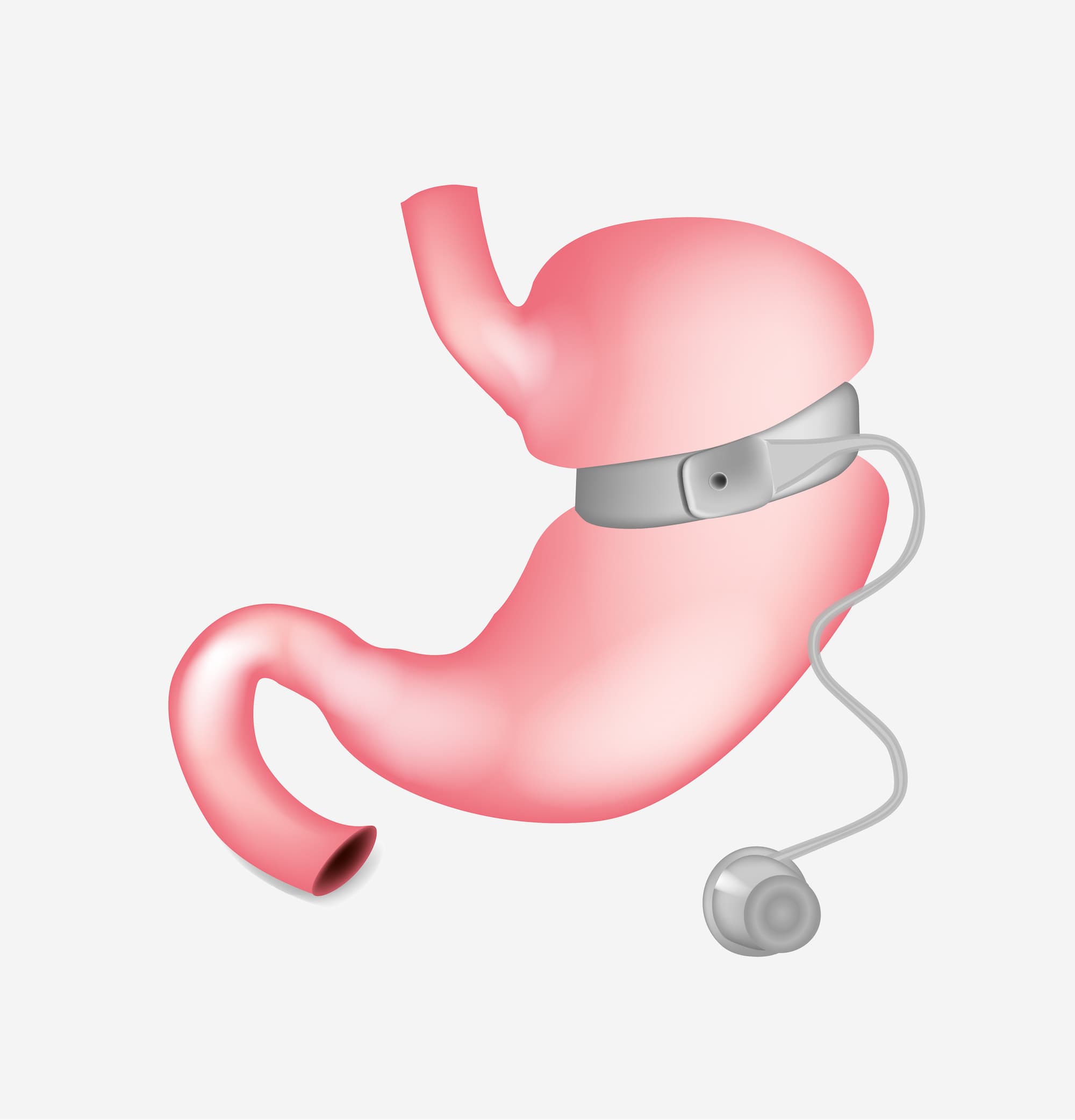
L’estomac est rétréci sur lui-même à l’aide d’un fil de sorte à diminuer sa capacité de moitié. À ceci, peut s’ajouter une valve anti-reflux réalisée sur la partie haute de l’estomac plicaturé.
Durée d’action : variable
Chirurgie réversible : non
Perte de poids : 20 kg en moyenne (60% de l’excès de poids)
Indication conseillée : IMC <40. Gros mangeur (éventuellement avec reflux) qui sait contrôler les grignotages. Profil non sucré.
Prise de vitamines : 1 an

L’anneau gastrique et l’agrafage vertical (intervention de Mason) étaient très en vogue dans les années 90. Ces chirurgies ne sont quasi plus pratiquées aujourd’hui en raison de reprises de poids, d’apparition de brûlant ou d’intolérance alimentaire,… Les patients peuvent aujourd’hui bénéficier d’une transformation de leur chirurgie initiale en une technique plus efficace à long terme, c’est ce qu’on appelle une conversion. Elle consistera, le plus souvent, en la réalisation d’un bypass, par de petites incisions (laparoscopie).
De même, mais beaucoup plus occasionnellement, une chirurgie de type sleeve ou minibypass peut être convertie en bypass, tout comme un by-pass peut être remis en anatomie normale.
Le remboursement INAMI de ces chirurgies dépend du motif pour lequel vous souhaitez être réopéré(e). Discutez-en avec votre chirurgien!

Les reprises de poids sont assurément contrôlables car l’estomac restera à vie de plus petite taille.
L’alimentation du patient opéré n’est pas si compliquée. Pendant le premier mois, les patients mangent peu et tous les aliments ne sont pas autorisés mais ceci n’a qu’un temps. Dès le deuxième mois, l’équipe de suivi aide le patient à manger de tout, sans culpabilité. De nouvelles envies, souvent moins sucrées, apparaissent.
Les carences en vitamines et minéraux, sujets à discussion, sont parfaitement inévitables si l’alimentation est variée et le suivi régulier. Les firmes pharmaceutiques ont développé des compléments alimentaires adaptés à la chirurgie bariatrique.
Les effets néfastes sur une future grossesse sont également erronés. La perte de poids préalable améliore la fertilité et diminue le risque de diabète de grossesse et d’éclampsies. Une grossesse doit être évitée la première année, mais peut ensuite être considérée sereinement.
L’encadrement est essentiel en cas de chirurgie. Améliorer son poids est trop souvent le premier objectif alors que ce qui compte vraiment est d’améliorer son confort émotionnel, de retrouver une activité physique et de prendre soin de soi. L’équipe de suivi s’intéresse au patient dans sa globalité. C’est ça aussi la chirurgie de l’obésité.
Traiter l’obésité parentale, c’est prévenir la surcharge pondérale infantile. Toute la famille profite des bienfaits d’un mode de vie plus actif, propice à des activités communes, à des plaisirs partagés.
Elle réduit la taille de l’estomac. Vous n’aurez plus jamais de frustration à manger moins.
La chirurgie bariatrique s’adresse aux personnes adultes ayant tenté, sans succès, de perdre du poids grâce à une prise en charge classique (suivi diététique, suivi par le médecin traitant, …).
Les candidats doivent présenter:
L’intervention est également prise en charge par la Sécurité Sociale en cas d’échec d’interventions antérieures (échec d’anneau par exemple).
l’INAMI rembourse une très grande partie du coût des interventions mais il reste environ 1300 euros à votre charge.
Par contre, vous pouvez bénéficier d’une remboursement complet du bilan préopératoire, de la chirurgie et d’une partie du suivi si vous avez une couverture d’assurance complémentaire.

La consultation dure 45 minutes.
Adepte d’une approche centrée sur le patient, je prends toujours le temps d’évaluer l’intérêt de l’intervention. Je vous donnerai toujours un avis honnête et professionnel.
Lors de ce rendez-vous, nous établissons un premier diagnostic et discutons de vos souhaits.
En fin de consultation, je vous remets une brochure informative. Vous êtes alors libre de décider si vous désirez débuter le bilan.
Voici la liste des examens à réaliser : une prise de sang, un examen de l’estomac, une échographie du foie, un avis médical, un avis psychologique, une préparation diététique, une entrevue avec votre anesthésiste.
La recherche d’apnées du sommeil peut être ajoutée, elle nécessite de passer une nuit à l’hôpital.
Je vous expose les résultats de votre bilan de santé et vous aide à choisir l’intervention la plus adaptée à votre situation.
L’acte chirurgical est détaillé ainsi que les moyens de prévenir sereinement toute éventuelle complication.
Plusieurs documents vous sont remis: une brochure avec les points clés du séjour hospitalier et le nécessaire à emporter.
Les formulaires administratifs (mutuelle, assurance) sont généralement remplis lors de l’hospitalisation mais il est utile de prévenir au préalable ces organismes de votre opération.
Je reste à tout moment disponible par mail ou via mon secrétariat pour les questions en suspend.
La chirurgie est mini-invasive (3 à 5 petites cicatrices).
La durée moyenne de l’opération est d’1h, la durée du séjour est de 1 à 2 nuits.
Je vous vois quotidiennement. En chambre particulière, votre famille pourra vous rendre visite dès 8h du matin, jusqu’en soirée. L’ajout d’un lit accompagnant est autorisé. En chambre commune, les visites ont lieu entre 14 et 19h30.
Divers services sont à votre disposition (pharmacie, bandagiste, carrefour express, cafétéria et restaurant « TASTY »).
Nous organisons 1 rendez-vous chirurgical et diététique tous les 3 mois pendant 1 an. Ensuite, votre médecin traitant prend le relais.
Des conférences et ateliers sont organisées mensuellement afin de réunir les patients autour de questions communes, dans une ambiance conviviale et constructive.
Retrouvez le programme dans l’agenda du site web ou rejoignez-nous sur Facebook.
J’ai publié une brochure vous expliquant les étapes de votre séjour. Vous y découvrirez votre parcours de l’admission à votre sortie ainsi que les photos du service de chirurgie et du quartier opératoire. Les numéros d’appel utiles y sont également détaillés.
Vous pourrez regagner votre domicile le lendemain de l’intervention, raccompagné(e) de préférence par un proche.
Je vous fournis les prescriptions médicales et je complète vos documents de mutuelle ou d’assurance. Vous êtes autonome très rapidement car l’intervention est peu douloureuse. Un arrêt de travail d’une semaine est conseillé pour votre confort. Il peut être prolongé jusqu’à 6 semaines selon la charge de vos tâches. Evitez le port de charges lourdes, les longs trajets en voiture (> 2 heures) et les activités sportives les 15 premiers jours.
Les complications postopératoires sont relativement rares mais il est important d’en connaitre les signes d’alerte.



CONSULTEZ-MOI EN URGENCE AU 0477/53.39.39 OU APPELEZ LES URGENCES DE L’HÔPITAL DELTA 02/ 434 8800










