Menu
Le colon (gros intestin) est la partie terminale du tube digestif et comporte 4 segments (droit, transverse, gauche, sigmoïde).
Il commence après l’intestin grêle et se termine par le rectum, puis l’anus.
Son rôle est d’absorber l’eau du tube digestif et de former et stocker les matières fécales.
Le colon peut-être atteint par plusieurs pathologies dont les plus fréquentes sont : le cancer, les diverticules, les maladies inflammatoires intestinales (appelées MICI).
Le colon est généralement exploré à l’aide d’une colonoscopie, faite sous anesthésie par le gastro-entérologue.
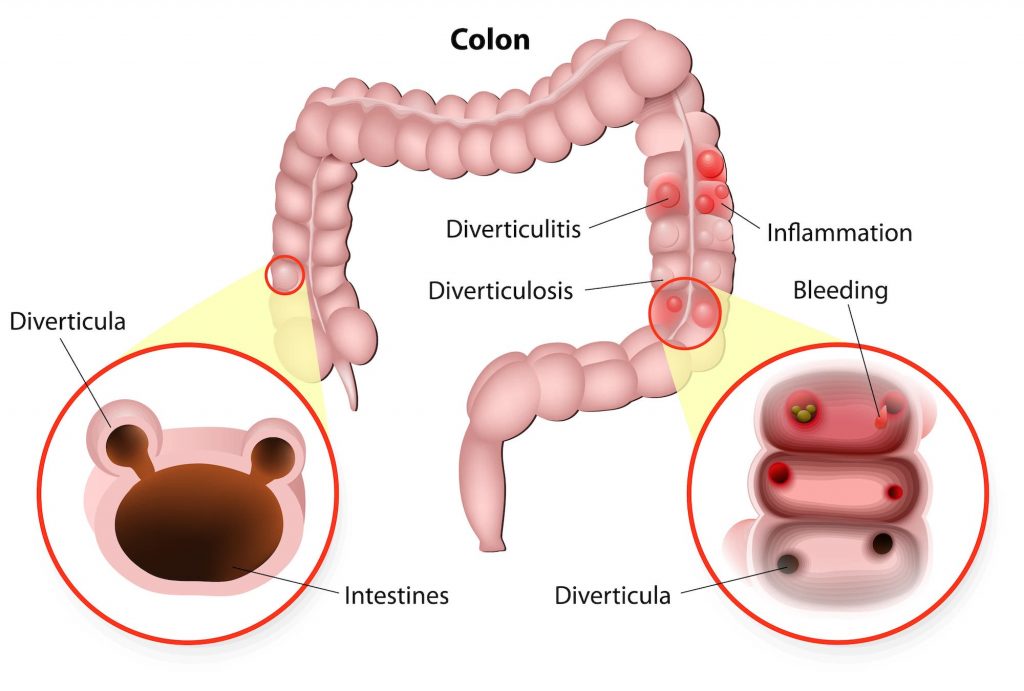
Les diverticules du colon sont des petites poches situées sur le colon, dans lesquelles des résidus de matières fécales peuvent se bloquer et entrainer une inflammation du colon et/ou un saignement.
Il sont situés le plus souvent au niveau du colon sigmoïde (situé dans la bas du ventre) et sont très fréquents à l’âge adulte (35% des adultes environ, augmentant avec l’âge).
Les diverticules s’associent à des troubles fonctionnels intestinaux (gène ou crampes abdominales, transit modifié, ballonnements, parfois saignement extériorisé par l’anus ) mais sont le plus souvent silencieux et simplement découverts lors d’une colonoscopie de dépistage.
La diverticulose simple se traite médicalement: régime riche en fibres et laxatifs si besoin.
Il sont bénins, ne se transforment jamais en cancer et ne nécessitent une intervention chirurgicale que si ils occasionnent des symptômes non contrôlables par les traitements médicamenteux.
DIFFERENTES PATHOLOGIES PEUVENT ETRE INDUITES EN CAS DE DIVERTICULES DU COLON :
Le traitement chirurgical des complications des diverticules s’appelle la sigmoidectomie (ablation du colon sigmoïde).
Référez-vous, plus bas, au traitement chirurgical des pathologies du colon. Les généralités y sont décrites.
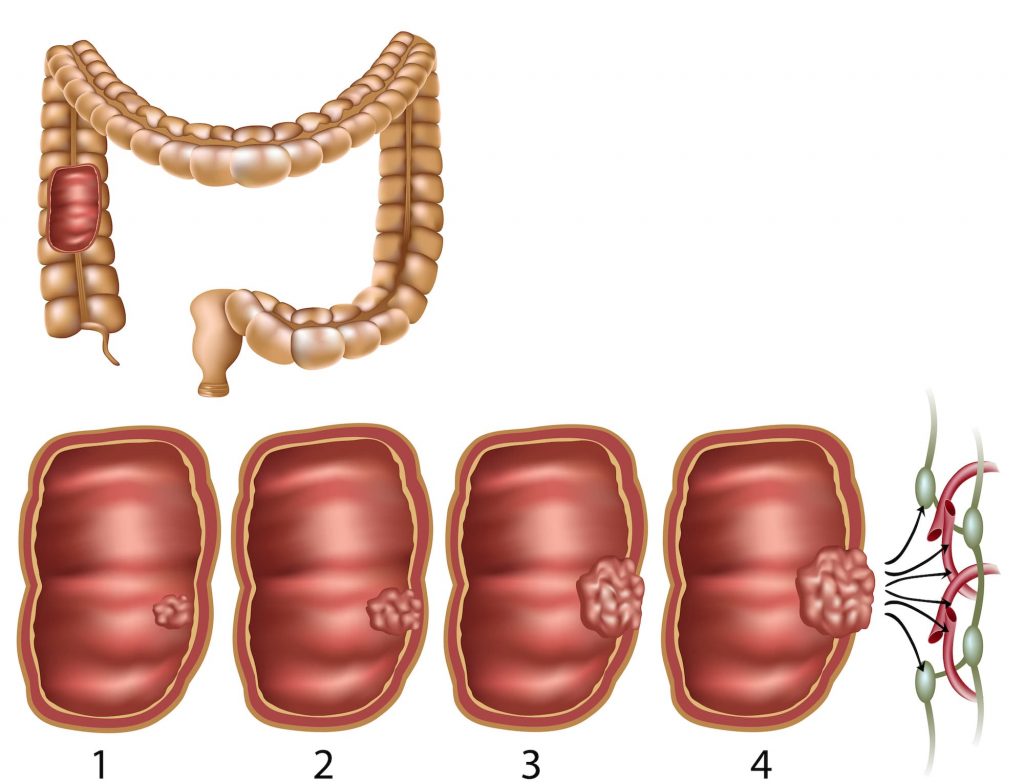
Un tiers des malades attend plus de six mois après l’apparition des symptômes avant de consulter un médecin, alors qu’un test de dépistage entièrement remboursé est disponible. Le cancer colo-rectal présente un taux élevé de chance de survie (>90%) s’il est détecté à temps!
Les tumeurs du colon et du rectum sont découvertes soit à l’occasion d’un dépistage systématique (coloscopie) soit sur base de symptômes : sang dans les selles, alternance diarrhée/constipation, perte d’appétit, anémie.
Les moyens de diagnostic sont la coloscopie et le scanner abdominal; Afin de compléter la mise au point, une prise de sang avec analyse du marqueur tumoral (CEA, CA19-9) et un PET-scan sont réalisés. Dans le cas d’une tumeur du rectum, on ajoute une IRM et une échoendoscopie. Ceci permet de déterminer le stade du cancer et d’évaluer le meilleur traitement lors d’une concertation entre chirurgiens, oncologues, radiologues et anatomopathologistes.
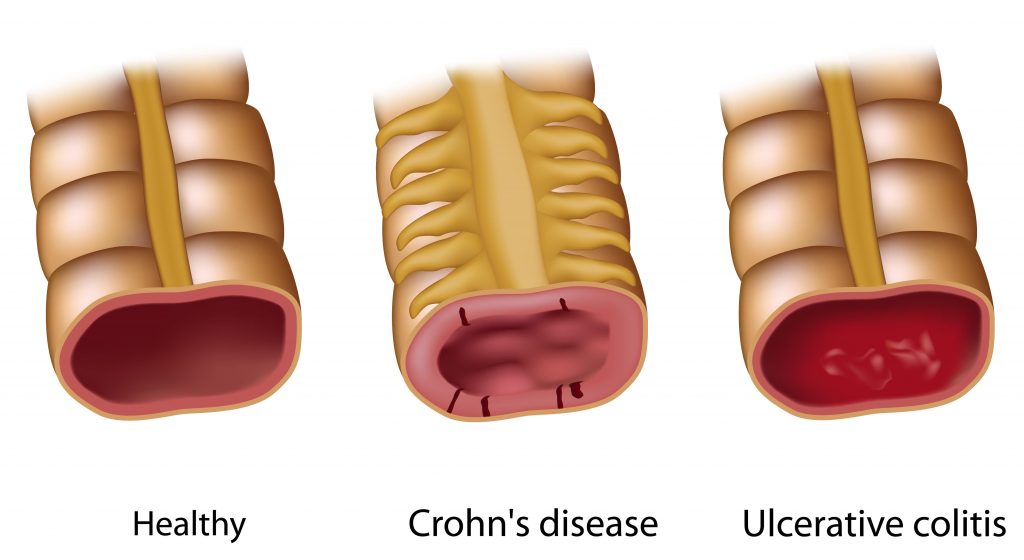
La «Maladie de Crohn» ou encore la «Rectocolite hémorragique» sont les principales formes des maladies inflammatoires chroniques intestinales (MICI). L’alimentation joue très probablement un rôle dans la genèse de ces maladies.
D’autres facteurs peuvent être en cause, qu’il s’agisse d’anomalies du système immunitaire au niveau intestinal, de prédispositions génétiques ou d’un microbiote intestinal déséquilibré. La maladie présente des phases calmes et des poussées douloureuses s’alternant de façon irrégulière. Parmi les symptômes: sang dans les selles, diarrhées, douleurs abdominales, fatigue, perte de poids, douleurs articulaires,…
La cortisone, les salicylés, les antibiotiques et les immunomodulateurs sont prescrits pour bloquer les périodes d’activités de la maladie et éviter la formation de nouvelles lésions. La chirurgie est indiquée en cas de complication (saignement, abcès, fistule avec un autre organe, perforation, rétrécissement inflammatoire, occlusion, …). Elle est discutée au cas par cas avec le gastro-entérologue.
La chirurgie du colon peut être réalisée pour une tumeur du colon, pour un polype hémorragique, pour une maladie diverticulaire, pour les complications d’un colon trop long (volvulus, constipation)., pour une perforation lors d’une endoscopie, pour de l’endométriose,… les raisons sont multiples, les grands principes de la chirurgie sont ici exposés.
Il n’y a pas de préparation de l’intestin par des laxatifs.
Vous serez hospitalisé(e) le jour de l’intervention ou la veille, un repas normal est autorisé 6 heures avant l’anesthésie et l’absorption de liquides clairs (un jus de pomme par exemple) est recommandé 3 heures avant.
Je réalise le plus souvent cette opération par coelioscopie, c’est à dire par des petites incisions permettant l’introduction d’une caméra et d’instruments dans l’abdomen. C’est un élément essentiel à la Récupération Améliorée après Chirurgie (RAC) pour laquelle je suis particulièrement engagée à DELTA.
Cette prise en charge comporte une vingtaine de mesures avant, pendant et après la chirurgie, qui permettent de réduire les complications post-opératoires de moitié et de raccourcir la période de récupération afin d’autoriser un retour plus précoce au domicile (endéans les 3-4 jours).
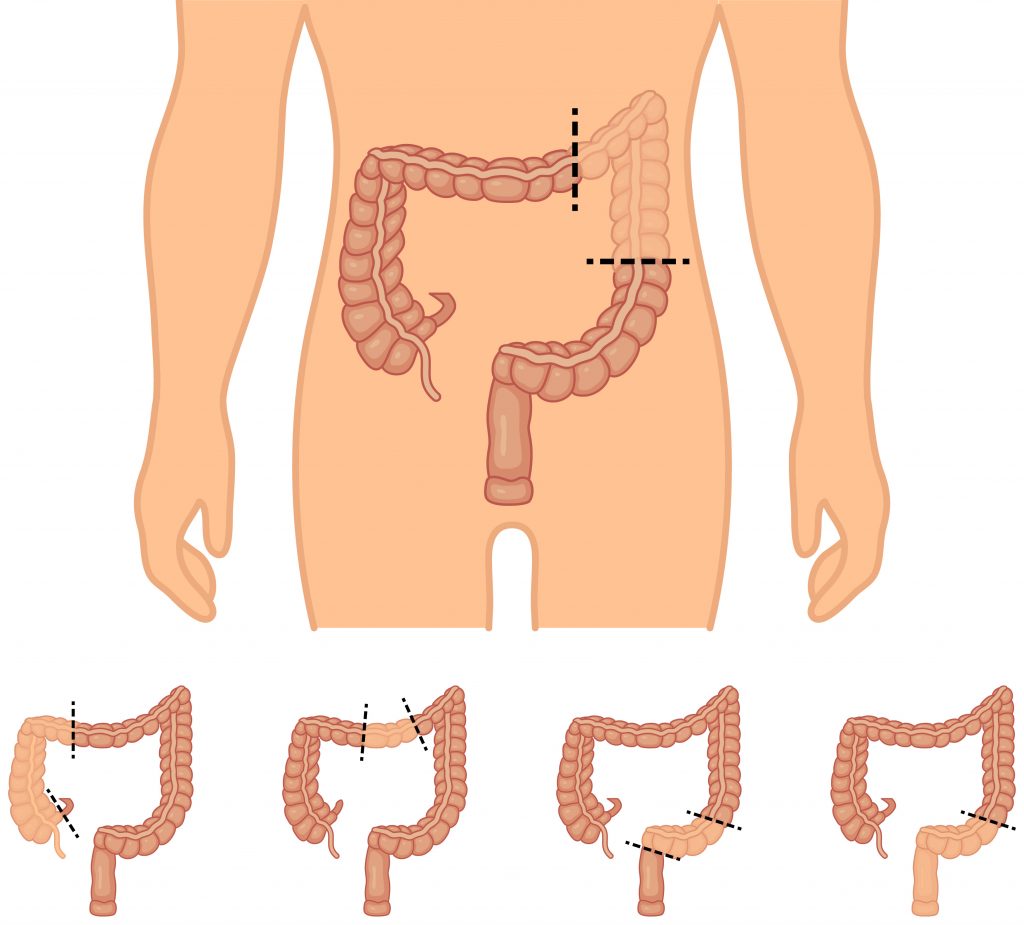
Une fois la partie de colon malade ôtée, je rétablis la continuité digestive par une couture entre les deux morceaux de colon sains, à l’aide de pinces mécaniques (agrafes) ou de fils.
L’intervention dure environ 2 heures (de 1h30 à 3h en fonction des difficultés opératoires).
En post-opératoire, je ne laisse en général pas de sonde vésicale ni de sonde gastrique. Les morphiniques sont évités. Le drain et la perfusion sont enlevés rapidement , vous pourrez ainsi vous mobiliser et reprendre l’alimentation dès le premier jour.
Les complications post-opératoires sont rares (<5%) mais sont citées afin de vous aider à comprendre toute l’attention que je porterai à votre information et à votre suivi.
